Վահանաձև գեղձի հանգույցների բազմապիսի ախտորոշիչ մեթոդների մեջ, բարակ ասեղային ասպիրացիոն բիոպսիան (FNA) համարվում է առավել կարևոր ախտորոշման մեթոդ՝ եթե ոչ ամենակարևորը: Վահանաձև գեղձի բիոպսիան պատասխանում է ամենակարևոր հարցին , որի առաջ կանգնում է բժիշկը հիվանդության ախտորոշման փուլում . արդյոք հայտնաբերված հանգույցը չարորակ բնույթ ունի, թե՞ ոչ: Ախտորոշման փուլում առանց այս հարցի պատասխանի հիվանդության հետագա ճշգրիտ բուժման կազմակերպումը հնարավոր չէ:
Վահանաձև գեղձի բիոպսիայի արդյունքից հետո է միայն հնարավոր որոշել հետագա քայլերը՝ վիրահատություն, հսկողություն, մինիմալ ինվազիվ միջամտություն և այլն: Անհրաժեշտ է հաշվի առնել, որ վահանաձև գեղձի սոնոգրաֆիան երբեք չի կարող փոխարինել բարակ ասեղային ասպիրացիոն բիոպսիային: Բազմաթիվ գիտական աշխատանքներ ապացուցել են, որ վահանաձև գեղձի սոնոգրաֆիան չի կարող 100% ճշգրտությամբ որոշել հայտնաբերված հանգույցի բնույթը: Այդ իսկ պատճառով համապատասխան չափի հանգույցի հայտնաբերման պարագայում միշտ հարկավոր է կատարել վահանձև գեղձի բարակ ասեղային ասպիրացիոն բիոպսիա: Բժիշկը, որը վահանաձև գեղձի հանգույցով հիվանդին բուժում է առանց բիոպսիայի արդյունքների, վտանգում է հիվանդի կյանքը, քանի որ բուժման տակտիկայի սխալ ընտրությունը կարող է հանգեցնել լուրջ հետևանքներ:
Բազմաթիվ պացիենտներ համոզված են, որ վահանաձև գեղձի պունկցիայի նշանակման դեպքում դրան հաջորդելու է վիրահատական միջամտություն: Այդ համոզմունքը սխալ է:
Ներկայումս ապացուցված ,է որ 50 տարեկան կանանց 50%-ը վահանաձև գեղձում ունեն հանգույց, իսկ 70 տարեկան գրեթե բոլոր կանանց մոտ վահանաձև գեղձում կարող է հայտնաբերվել հանգույց: Եթե այս հիվանդության բուժման մոտեցումը հիմնվի հնացած սկզբունքների վրա՝ բոլոր հայտնաբերված հանգույցները հեռացնելու, ապա մոլորակի բնակչության մեծամասնությանը պետք է անցնի այս վիրահատությունը:
Հանգույցների ախտաբանական հետազոտության արդյունքները ցույց են տալիս, որ բոլոր հանգույցների միայն 5-6% է չարորակ բնույթի: Հանգույցների մնացած գերիշխող մասն ունի բարորակ բնույթ և վտանգված չէ չարորակացման:
Կլինիկական պրակտիկայի մեջ ասպիրացիոն բիոպսիան ներդնելուց հետո մասնագիտացված կենտրոններում վիրահատության ցուցում ստացող հիվանդերի թիվը 10 անագամ նվազել է, իսկ այն հիվանդների դեպքում, որոնք վիրահատվել են ըստ ցուցումների, գրեթե 10 անգամ մեծացել է քաղցկեղի հայտնաբերման վտանգը: Ընդհանրացնելով վերոնշյալը, հարկ է նշել, որ վահանաձև գեղձի բարակ ասեղային ասպիրացիոն բիոպսիայի ներդրման հետ մեկտեղ վահանաձև գեղձի անտեղի վիրահատությունների թիվը խիստ նվազել է և մեծացել է այն վիրահատությունների թիվը որոնք կատարվում են ըստ ցուցումների:
Բարակ ասեղային պունկցիոն բիոպսիայի իրականացման գլխավոր նպատակն է խուսափել վահանաձև գեղձի անտեղի վիրահատական միջամտություններից, և վերջիններս կատարել համապատասխան հիվանդների խիստ և ճշգրիտ ընտրությունից հետո միայն:
Ներկայումս բարակ ասեղային ասպիրացիոն բիպսիան (FNA) հանդիսանում է համընդհանուր ցուցում 1սմ և ավելի տրամաչափի հանգույցների համար: Ընդունված է 1 սմ փոքր հանգույցները համարել վտանգ չներկայացնող, նույնիսկ այն պարագայում, երբ հայտնաբերված հանգույցը չարորակ բնույթի է: Այդ իսկ պատճառով նման չափի հանգույցների բիոպսիա հիմնակնում չի կատարվում: Բայց և այնպես, երբեմն, 1 սմ -ից փոքր հանգույցների բիոպսիայի անհրաժեշտություն է առաջանում, եթե պացիենտը կյանքի ընթացքում ենթարկվել է ճառագայթման կամ եթե նրա հարազատների շրջանում եղել են վահանաձև գեղձի քաղցկեղի դեպքեր:
Փոքրիկ հանգույցների բիոպսիա կատարվում է նաև այն դեպքում, երբ ուլտրաձայնային հետազոտության բժիշկը կասկածելի փոփոխություններ է մատնանշում հայտնաբերված հանգույցում:
Վահանձև գեղձի բարակ ասեղային ասպիրացիոն բիոպսիան (thyroid FNA) հիմնականում կատարվում է մեկ անգամ:
Կրկնակի բիոպսիա խորհուրդ է տրվում կատարել այն դեպքում, երբ հաստատված բարորակ հանգույցը դինամիկ հսկողության արդյունքում ցուցաբերում է կասկածելի զարգացման ընթացք՝ հանգույցն արագ է աճում, եզրերը դառնում են անհարթ, հանգույցում հայտնաբերվում են միկրոկալցինատներ, մեծանում են պարանոցի հարակից ավշային հանգույցները և այլն: Կրկնակի բիոպսիան կարող է ցուցվել նաև այն պարագայում, երբ առաջին պունկցիան կատարվել է ոչ մասնագիտացված կենտրոնում, կամ առաջին բիոպսիայի բջջաբանական հետազոտության արդյունքը ձևակերպված չէ արդի սկզբունքներին համաձայն:
Վահանաձև գեղձի պունկցիան իրականացվում է միջամտությունների սրահում պարտադիր ՈւՁ հսկողության ներքո: Ինտերվենցիոն ռադիոլոգը ՈՒՁՀ-ով վահանաձև գեղձի հյուսվածքում գտնում է պունկցիայի ենթակա հանգույցը,
մաշկը մշակվում է, անտիսեպտիկ լուծույթով, որից հետո բժիշկը բարակ ասեղով իրականացնում է հանգույցի պունկցիոն ասպիրացիոն բիոպսիան: ՈւՁՀ սարքավորման մոնիտորի վրա ինտերվենցիոն ռադիոլոգը հստակ տեսնում է ասեղի դիրքը հանգույցի նկատմամբ:
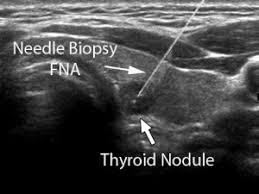
Ասեղը հանգույցի մեջ ներմուծելուց հետո կատարվում է հանգույցից ասպիրացիա՝ միաժամանակ ասեղի դիրքը հանգույցի նկատմամբ փոփոխելով, որպեսզի հնարավոր լինի ստանալ նյութ հանգույցի տարբեր տեղամասերից: Ստացված նյութը տեղակայվում է առարկայական ապակիների վրա, որից հետո պատրաստվում է բարակ քսուք: Հաճախ նյութը վերցվում է հանգույցի 2-3 տեղամասերից, ինչը պաhանջում է վահանաձև գեղձի 1-3 պունկցիա:
Բարակ ասեղային պունկցիոն-ասպիրացիոն բիոպսիայի (FNA) ընդհանուր տևողությունը կազմում է 5 րոպե: Պունկցիան չի ուղեկցվում ցավերով և հավելյալ անզգայացման անհրաժեշտություն չի առաջանում: Պունկցիայից 5-10 ր հետո պացիենտը կարող է լքել ստացիոնարը, և զբաղվել առօրյա գործերով:
Ներկայումս մեծ թվով բջջաբաններ ողջ աշխարհում մասնագիտանում են վահանաձև գեղձի հիվանդությունների ուսումնասիրության մեջ, և բոլորը ձևավկերպում են իրենց ախտորոշումները միջազգային նորմերին համապատասխան: Ախտորոշումները ձևակերպելու նպատակով օգտագործում է Bethesda system for reporting thyroid cytopathology ընթացակարգը, որը ընդհունվել է բջջաբանների համաշխարհային կոնգրեսին Բետեսդայում (Մերիլենդ, ԱՄՆ) 2010 թ-ին (վերանայված՝ 2017թ.): Խորհուրդ է տրվում ցանկացած դեպքում ձևակերպել վահանաձև գեղձի պունկցիայի արդյունքները հստակ և հակիրճ բջջաբանական ախտորոշումներով, որոնք կօգնեն բժիշկ էնդոկրինոլոգին կամ էնդոկրին վիրաբույժին որոշել բուժման հետագա ընթացքն առանց վարանելու:
Ամենահաճախ տրվող ախտորոշումը վահանաձև գեղձի բարորակ հանգույցն է: Այս տիպի հանգույցներն բացարձակապես չեն հանդիսանում ուռուցքային հիվանդություն: Այդպիսի հանգույցն իրենից ներկայացնում է վահանաձև գեղձի բջիջների գերաճ, որը ձևավորում է ուռուցք հիշեցնող կլորավուն զոնա: Կոլոիդ հանգույցները հաճախ բուժում չեն պահանջում և չեն վերափոխվում վահանաձև գեղձի չարորակ ուռուցքի:
Որոշ դեպքերում վահանաձև գեղձի պունկցիայից հետո կարող է հայտնաբերվել վահանաձև գեղձի քաղցկեղ: Քաղցկեղի հստակ ախտորոշումը հնարավոր է պացիենտի մոտ պապիլյար, մեդուլյար անապլաստիկ , տափակբջջային կարցինոմայի առկայության պարագայում, ինչպես նաև լիմֆոմայի և այլ օրգանների քաղցկեղի մետաստազների դեպքում:
Որոշ պացիենտների դեպքում կարող է ախտորոշվել աուտոիմուն թիրեոիդիտ, կամ Խաշիմոտոյի թիրեոիդիտ, ինչը խոսում է այն մասին, որ հիվանդի մոտ առկա է վահանաձև գեղձի բորբոքում, որը պայմանավորված է վահանաձև գեղձի նկատմամբ օրգանիզմի սեփական իմունային համակարգի ագրեսիայով: Նմանատիպ բորբոքումը (թիրեոիդիտ) հաճախ հանգեցնում է վահանաձև գեղձում գոյացությունների առաջացման, որոնք շատ նման են հանգույցների: Թիրեոիդիտի ժամանակ կատարվող բիոպսիան թույլ է տալիս հայտնաբերված հանգույցում հստակ ախտորոշել արդյոք հանգույցն ունի բորբոքային բնույթ և ոչ ուռուցքային:
Չորրորդ տեսակի ախտորոշումը դա ֆոլիկուլյար ուռուցքն է: Ֆոլիկուլյար ուռուցքի դեպքում դրա չարորակության հավանականությունը կազմում է 20%: Ախտորոշումը պարզելու նպատակով հարկավոր է հանգույցն ամբողջությամբ հեռացնել և մանրակրկիտ հետազոտել հանգույցի պատիճը: Վերջնական հյուսվածքաբանական հետազոտությունից հետո կպարզվի՝ արդյոք հայտնաբերված հանգույցը հանդիսանում է ֆոլիկուլյար կարցինոմա (Ֆոլիկուլյար քաղցկեղ), թե հանգույցն ունի բարորակ բնույթ և հանդիսանում է ֆոլիկուլյար ադենոմա:
Բիոպսիայի արդյունքները պացիենտը ստանում է 1-2 օրվա ընթացքում, որից հետո նեղ մասնագետը, ուսումնասիրելով պունկցիայի արդյունքները, որոշում է պացիենտի բուժման կամ հսկողության հետագա ընթացքը:
Վահանձև գեղձի բարորակ սիմպտոմատիկ հանգույցների բուժման նպատակով այժմ կիրառվում է նորագույն բուժական մեթոդ վահանաձև գեղձի հանգույցների ռադիոհաճախական աբլացիա: Աբլացիան հանդիսանում է արդյունավետ բուժական մեթոդ վահանաձև գեղձի սիմպտոմատիկ հանգույցների պարագայում, և այն հանդիսանում է վիրահատական միջամտության լավ այլընտրանք: Աբլացիայի շնորհիվ հնարավոր է ապահովել հանգույցի ոչնչացում՝ առանց կատարելու վիրաբուժական կտրվածքներ և ընդհանուր անզգայացում: